Osteoartritis- una enfermedad muy común de las articulaciones, que afecta aproximadamente al 80% de la población rusa de 50 a 60 años. En muchos casos, los primeros síntomas de la osteoartritis se notan mucho antes: ya en personas de 30 a 40 años. Como sabes, la articulación está formada por las superficies articulares de los huesos cubiertas de tejido cartilaginoso. En la osteoartritis, el cartílago articular se ve afectado principalmente. Con varios movimientos, el cartílago actúa como un amortiguador, reduciendo la presión sobre las superficies articuladas de los huesos y asegurando su fácil deslizamiento entre sí. El cartílago está formado por fibras de tejido conectivo que se encuentran sueltas en la matriz. La matriz es una sustancia gelatinosa formada por compuestos especiales: glicosaminoglicanos. Debido a la matriz, el cartílago se nutre y se restauran las fibras dañadas. Esta estructura hace que el cartílago parezca una esponja: en un estado de calma, absorbe líquido y, cuando se carga, lo aprieta en la cavidad articular, proporcionando, por así decirlo, "lubricación" de la articulación. Durante la vida, el cartílago reacciona de manera flexible a la carga estereotipada, miles de veces repetitiva que se produce durante ciertos tipos de trabajo, correr, saltar, etc. Esta carga constante conduce al envejecimiento y destrucción de algunas de las fibras, que en una articulación sana se repone mediante la síntesis de la misma cantidad de fibras nuevas. La osteoartritis se desarrolla cuando se altera el equilibrio entre la formación de nuevo material de construcción para la restauración del tejido del cartílago y la destrucción. El cartílago se vuelve más seco, más quebradizo y, en respuesta al estrés, sus fibras se parten fácilmente. A medida que avanza la artrosis, la capa de cartílago que cubre las superficies articulares se vuelve cada vez más delgada hasta su completa destrucción. Junto con el cartílago, el tejido óseo que se encuentra debajo también cambia. Se forman excrecencias óseas a lo largo de los bordes de la articulación, como si compensaran la pérdida de cartílago aumentando las superficies articulares. Ésta es la causa de las deformidades articulares en la artrosis. Esta condición se conoce comúnmente como "deposición de sal", que es simplemente el nombre no médico de la osteoartritis.
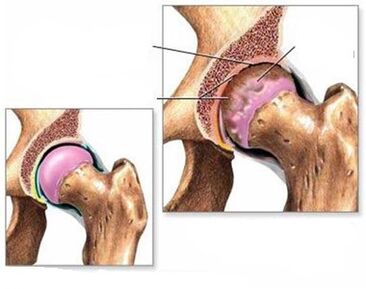
Causas de la artrosis de la articulación de la cadera.
Parece que no existe una única razón que lleve al desarrollo de esta enfermedad. Varios factores son importantes, de una forma u otra, que debilitan el cartílago, cuyos efectos nocivos se resumen a lo largo de la vida y, en última instancia, conducen al desarrollo de artrosis. La aparición de la enfermedad en esta situación puede caracterizarse como una combinación desfavorable de circunstancias, y estas circunstancias son diferentes para cada persona. Sin embargo, se pueden identificar varios factores, cuya presencia aumenta el riesgo de desarrollar artrosis.
1. Lesiones
El desarrollo de artrosis puede ser promovido por lesiones graves en una etapa, acompañadas de hematoma, fractura, dislocación, daño al aparato ligamentoso de la articulación o microtraumatización repetida de la articulación. La microtraumatización es la razón del desarrollo de artrosis en representantes de varias profesiones. Un ejemplo es el desarrollo de artrosis de la articulación de la rodilla en mineros, jugadores de fútbol; artrosis de las articulaciones del codo y del hombro en personas que trabajan con un martillo neumático; artrosis de pequeñas articulaciones de las manos en secretarias-mecanógrafos, tejedores; artrosis de las articulaciones del tobillo en bailarinas; artrosis de las articulaciones de las manos en boxeadores, etc.
2. Enfermedades concomitantes
Cualquier trastorno metabólico, los trastornos endocrinos contribuyen al desarrollo de artrosis. La osteoartritis a menudo se desarrolla en personas obesas, en pacientes con diabetes mellitus, en personas con enfermedades de la tiroides, en mujeres durante la menopausia. Varios trastornos circulatorios en las extremidades, como venas varicosas, aterosclerosis, también pueden provocar el desarrollo de artrosis.
3. Predisposición genética
Se ha comprobado que se hereda la predisposición a la forma nodular de artrosis con daño en muchas articulaciones. Las mujeres cuya madre sufrió esta forma de artrosis tienen un mayor riesgo de enfermarse.
4. Características congénitas
Actualmente, se presta mucha atención al síndrome de displasia del tejido conectivo. Esta es una debilidad congénita del tejido conectivo, que se manifiesta por hipermovilidad articular, desarrollo temprano de osteocondrosis, pie plano. Si no se sigue un cierto régimen motor, esta condición puede conducir al desarrollo de artrosis a una edad temprana. Otra anomalía congénita bastante común es una luxación completa o incompleta de la articulación de la cadera (por eso los exámenes preventivos de los recién nacidos se realizan inmediatamente después del nacimiento), que, si se ajusta incorrectamente o se trata incorrectamente, conduce con la edad a una forma grave de osteoartritis displásica de la articulación de la cadera.
5. Envejecimiento
Con la edad, el cartílago se vuelve menos elástico y pierde su resistencia al estrés. Esto no significa que todas las personas desarrollen artrosis en la vejez. Pero en presencia de otros factores predisponentes, el riesgo de enfermarse aumenta con la edad.
Síntomas de artrosis de la articulación de la cadera.
El primer síntoma que te obliga a acudir al médico es el dolor en las articulaciones. La intensidad del dolor puede ser diferente, desde pronunciada, que limita la movilidad de la articulación, hasta moderada, que surge solo con ciertos movimientos. El dolor severo generalmente es causado por inflamación reactiva de la articulación o inflamación de los tejidos que rodean la articulación. La inflamación en la articulación ocurre debido al hecho de que trozos de cartílago destruido ingresan a la cavidad articular e irritan la membrana sinovial de la articulación. El dolor con la inflamación es bastante pronunciado y se intensifica con cualquier movimiento en la articulación, y también ocurre en reposo en la segunda mitad de la noche. Con la inflamación de los tejidos que rodean la articulación (tendones, bolsas), el dolor se intensifica durante la realización de ciertos movimientos, hay puntos dolorosos en el área de la articulación, los dolores "iniciales" son característicos (después de un período de descanso es difícil comenzar Moviente). Con el tratamiento adecuado, se puede detener la inflamación en la articulación o los tejidos circundantes, lo que se acompaña de una disminución del síndrome de dolor, la desaparición de los dolores nocturnos y una mejora en la movilidad articular. En ausencia de inflamación, en las etapas iniciales de la artrosis, el síndrome de dolor es insignificante. El dolor ocurre solo con cargas pronunciadas en la articulación, como la fijación prolongada de la articulación en una posición, caminar o correr mucho, cargar bolsas pesadas. Estos dolores desaparecen después de un breve descanso con relajación de las articulaciones. En las etapas avanzadas de la artrosis, el síndrome de dolor es casi constante.
Diagnósticos
El médico puede sospechar osteoartritis sobre la base de las quejas, el historial médico y el examen del paciente. Se deben tomar radiografías de las articulaciones para confirmar el diagnóstico. Las imágenes muestran cambios característicos de la artrosis: en las primeras etapas, se enfatiza el contorno de los huesos que forman la articulación, luego el espacio articular se estrecha, se forman crecimientos óseos a lo largo de los bordes de la articulación. Dependiendo de la gravedad de los cambios en las radiografías, se distinguen 4 etapas de la artrosis: desde la primera, con cambios mínimos, hasta la cuarta, cuando la estructura de la articulación está casi completamente alterada.
Tratamiento de la artrosis deformada
Métodos conservadores
El uso de condroprotectores.
Los condroprotectores son fármacos que mejoran la estructura del cartílago. La ingesta de estos medicamentos probablemente ayude a ralentizar la progresión de la artrosis, a fortalecer el tejido del cartílago.
Condroprotectores para inyecciones intraarticulares ("lubricantes").
Una articulación sana contiene una sustancia: el ácido hialurónico, que proporciona fuerza y nutrición al cartílago. Sin embargo, la producción de esta sustancia disminuye con la edad. Esta es una de las razones del desarrollo de la artrosis, ya que el cartílago no recibe suficiente nutrición y material de construcción, se vuelve débil e inestable al estrés.
Es posible compensar la falta de ácido hialurónico introduciendo esta sustancia en forma de preparación. Dichos medicamentos son condroprotectores para inyecciones intraarticulares. La alta concentración de ácido hialurónico proporciona nutrición y fortalecimiento del cartílago, y la estructura de gel del fármaco actúa en la articulación como un amortiguador, proporcionando "descanso" al cartílago debilitado sobrecargado.
Administración intraarticular de fármacos.
Lo prescribe un médico para una eliminación más rápida y eficaz de la inflamación en la articulación. Muchos pacientes experimentan una mejoría significativa después de la primera inyección intraarticular y requieren este procedimiento, incluso con una pequeña molestia. Debe repetirse que este procedimiento no cura la artrosis, pero permite detener la inflamación y, con una prescripción frecuente e irrazonable, es perjudicial para la articulación.
Tomar medicamentos antiinflamatorios no esteroideos.
El tratamiento farmacológico para la artrosis se prescribe durante el período de exacerbación de la enfermedad y tiene como objetivo aliviar la inflamación en la articulación o los tejidos que rodean la articulación. Para este propósito, se prescriben medicamentos antiinflamatorios no esteroideos. Debe recordarse la posibilidad de un efecto negativo de estos medicamentos en el tracto gastrointestinal, por lo que deben tomarse después de las comidas. El curso del tratamiento es de 10 a 15 días. Es recomendable combinar la ingesta de antiinflamatorios por vía oral y su uso local en forma de ungüentos y geles. La pomada se aplica sobre la piel limpia sobre la articulación 2-3 veces al día.
Fisioterapia
El ejercicio juega un papel importante en el mantenimiento de la movilidad articular y el fortalecimiento de los músculos alrededor de las articulaciones. Los músculos sostienen la articulación y ayudan a aliviar la tensión en la articulación. La debilidad muscular es un signo típico de osteoartritis, pero la falta de ejercicio puede aumentar la debilidad. El fortalecimiento de los músculos alrededor de las articulaciones reducirá la tensión en la articulación y reducirá la gravedad de los síntomas.
El malestar articular a menudo aumenta inmediatamente después del ejercicio. Esto es normal, siempre que la molestia no dure más de 30 minutos después del ejercicio. Si la sensación de malestar aumenta y dura más de 30 minutos, o si tiene dolor articular agudo durante o después del ejercicio, esto significa que está sobrecargando las articulaciones o realizando el ejercicio incorrectamente, y necesita el consejo de un médico para corregirlo. ejercicios de fisioterapia.
Nadar o hacer ejercicio en el agua puede ser muy beneficioso, ya que la capacidad del agua para expulsar el cuerpo reduce la tensión en las articulaciones y, por lo tanto, puede hacer que el ejercicio sea más cómodo.
La fisioterapia también ayuda a mejorar la nutrición del cartílago. Se muestran métodos suaves de exposición, como magnetoterapia, terapia con láser, electroforesis. En ausencia de contraindicaciones, los cursos de fisioterapia se repiten 2 veces al año.
Tratamiento de spa: permite una rehabilitación compleja, incluidos los efectos positivos del barro terapéutico, baños, saunas, fisioterapia, masajes, terapia de ejercicios. El cambio de escenario, la eliminación de las influencias estresantes, el estar al aire libre desempeñan un papel importante. Debe recordarse que el tratamiento de spa no se puede realizar en el momento de una exacerbación de la enfermedad.
Cirugía
En las últimas etapas de la osteoartritis, cuando el efecto del tratamiento conservador es insuficiente y el dolor persiste, la disfunción grave de la articulación de la cadera está indicada para tratamiento quirúrgico. La artroplastia de cadera (reemplazo de una articulación dañada por una artificial) es hoy en día el estándar de oro en el tratamiento de la osteoartritis de la articulación de la cadera.













































